10월부터 임신부 초음파 검사 7회 건강보험 적용
입력 2016.08.05 (18:41)
수정 2016.08.05 (19:03)
읽어주기 기능은 크롬기반의
브라우저에서만 사용하실 수 있습니다.
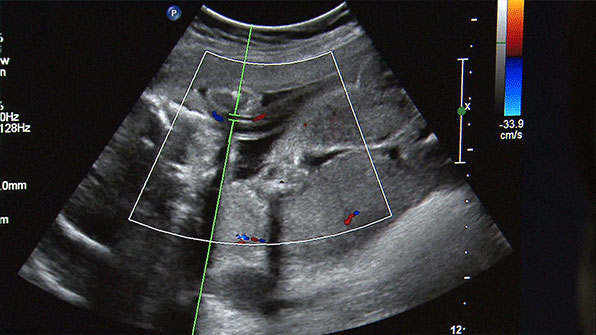
매년 40만 명이 넘는 임신부의 초음파 검사에 건강보험이 적용돼 비용 부담이 절반으로 줄어든다.
적용 한도는 7회이고, 오는 10월부터 시행될 예정이다.
이와 함께 미숙아 치료와 4대 중증질환(암·심장·뇌혈관·희귀 난치 질환) 시술 초음파에도 건강보험 적용이 확대된다.
보건복지부는 오늘 건강보험정책의 최고 의결기구인 건강보험정책심의위원회(이하 건정심)를 열고, 이런 내용의 '초음파 분류체계 개편안 및 2016년도 급여확대 방안'을 의결했다고 밝혔다.
초음파 검사는 2014년 기준 비급여 진료비가 1조 3천800억 원(전체 비급여 의료비의 12.3%)에 이를 만큼 각종 진단과 치료에 흔히 사용되지만, 건강보험 적용이 제한적이어서 환자 부담이 컸다.
특히 임신부는 평균 10회가량 산전 초음파 검사를 받고 있지만, 검사 비용을 모두 본인이 부담해야 했다.
이런 문제를 해결하기 위해 복지부는 현재 43만 명 정도로 추산되는 임신부를 대상으로 산전 초음파 검사에 대해 7회까지 건강보험을 적용하기로 했다.
건강보험 급여 혜택을 받을 수 있는 산전 초음파는 임신 주 수별로 10주 이하 2회, 11~13주 1회, 16주 1회, 20주 1회, 20주 이후 2회로 한정된다.
다만 7회 이후 초음파 비용은 기존처럼 국민행복카드를 통해 제공되는 임신·출산 진료비 지원금(임신 1회당 50만 원, 다태아는 70만 원)을 사용할 수 있고, 임신부 건강에 위협이 되는 임신중독증이나 산모 출혈 같은 사안이 발생하면 횟수 제한 없이 건강보험을 적용받는다.
이에 따라 지금까지는 임신 기간 초음파 검사를 7회 받은 임신부가 약 41만(병·의원)~85만 원(종합병원 이상)을 내야 했다면, 10월부터는 그 절반 수준인 24만~41만 원만 내면 된다.
또 신생아 집중치료실에서 미숙아 치료를 위해 이용하는 초음파 검사에 대해서도 10월부터 건강보험이 적용된다.
이에 따라 앞으로 미숙아 발달을 정기적으로 점검할 때 사용하는 경천문 뇌 초음파 검사의 비용 부담은 현재 18만~25만 원에서 약 1만5천 원 수준으로 낮아진다.
복지부는 4대 중증질환자의 경우 진단 목적 초음파만 급여를 인정해 왔지만, 10월부터는 조직검사, 치료 시술 과정에서 사용되는 약 70종의 초음파 검사·시술에 대해서도 건강보험을 적용한다고 밝혔다.
복지부는 초음파 검사 보험 확대를 위해 연간 약 3천46억~3천252억 원의 건강보험 재정을 투입할 계획이고, 연간 최대 166만 명이 혜택을 받을 수 있을 것으로 기대하고 있다.
이번 건정심에서는 3대 비급여 제도 개선에 따라, 지난해에 이어 선택진료 의사 비율을 줄이기 위해 '선택진료비 축소개편방안'도 의결했다.
이에 따라 9월부터는 선택진료 의사 지정비율이 현재 67%에서 33%로 떨어져 총 선택진료 의사 수가 8천405명에서 4천523명으로 감소한다.
앞서 복지부는 선택진료비 부담을 낮추기 위해 선택진료 의사가 환자에게 추가로 받을 수 있는 비용을 진료항목별로 20~100%에서 15~50%로 낮췄고, 병원급 이상 의료기관의 선택진료 의사 지정비율도 병원별 80%에서 3분의 2 수준인 67%까지 내렸다.
복지부는 선택진료 의사 축소로 인한 병원의 손실을 보전하고 의료서비스의 질적 수준을 올리기 위해 도입한 '의료질평가지원금' 평가 지표는 37개에서 59개로 늘리고, 수가 규모도 연간 1천억 원에서 5천억 원으로 확대하기로 했다.
적용 한도는 7회이고, 오는 10월부터 시행될 예정이다.
이와 함께 미숙아 치료와 4대 중증질환(암·심장·뇌혈관·희귀 난치 질환) 시술 초음파에도 건강보험 적용이 확대된다.
보건복지부는 오늘 건강보험정책의 최고 의결기구인 건강보험정책심의위원회(이하 건정심)를 열고, 이런 내용의 '초음파 분류체계 개편안 및 2016년도 급여확대 방안'을 의결했다고 밝혔다.
초음파 검사는 2014년 기준 비급여 진료비가 1조 3천800억 원(전체 비급여 의료비의 12.3%)에 이를 만큼 각종 진단과 치료에 흔히 사용되지만, 건강보험 적용이 제한적이어서 환자 부담이 컸다.
특히 임신부는 평균 10회가량 산전 초음파 검사를 받고 있지만, 검사 비용을 모두 본인이 부담해야 했다.
이런 문제를 해결하기 위해 복지부는 현재 43만 명 정도로 추산되는 임신부를 대상으로 산전 초음파 검사에 대해 7회까지 건강보험을 적용하기로 했다.
건강보험 급여 혜택을 받을 수 있는 산전 초음파는 임신 주 수별로 10주 이하 2회, 11~13주 1회, 16주 1회, 20주 1회, 20주 이후 2회로 한정된다.
다만 7회 이후 초음파 비용은 기존처럼 국민행복카드를 통해 제공되는 임신·출산 진료비 지원금(임신 1회당 50만 원, 다태아는 70만 원)을 사용할 수 있고, 임신부 건강에 위협이 되는 임신중독증이나 산모 출혈 같은 사안이 발생하면 횟수 제한 없이 건강보험을 적용받는다.
이에 따라 지금까지는 임신 기간 초음파 검사를 7회 받은 임신부가 약 41만(병·의원)~85만 원(종합병원 이상)을 내야 했다면, 10월부터는 그 절반 수준인 24만~41만 원만 내면 된다.
또 신생아 집중치료실에서 미숙아 치료를 위해 이용하는 초음파 검사에 대해서도 10월부터 건강보험이 적용된다.
이에 따라 앞으로 미숙아 발달을 정기적으로 점검할 때 사용하는 경천문 뇌 초음파 검사의 비용 부담은 현재 18만~25만 원에서 약 1만5천 원 수준으로 낮아진다.
복지부는 4대 중증질환자의 경우 진단 목적 초음파만 급여를 인정해 왔지만, 10월부터는 조직검사, 치료 시술 과정에서 사용되는 약 70종의 초음파 검사·시술에 대해서도 건강보험을 적용한다고 밝혔다.
복지부는 초음파 검사 보험 확대를 위해 연간 약 3천46억~3천252억 원의 건강보험 재정을 투입할 계획이고, 연간 최대 166만 명이 혜택을 받을 수 있을 것으로 기대하고 있다.
이번 건정심에서는 3대 비급여 제도 개선에 따라, 지난해에 이어 선택진료 의사 비율을 줄이기 위해 '선택진료비 축소개편방안'도 의결했다.
이에 따라 9월부터는 선택진료 의사 지정비율이 현재 67%에서 33%로 떨어져 총 선택진료 의사 수가 8천405명에서 4천523명으로 감소한다.
앞서 복지부는 선택진료비 부담을 낮추기 위해 선택진료 의사가 환자에게 추가로 받을 수 있는 비용을 진료항목별로 20~100%에서 15~50%로 낮췄고, 병원급 이상 의료기관의 선택진료 의사 지정비율도 병원별 80%에서 3분의 2 수준인 67%까지 내렸다.
복지부는 선택진료 의사 축소로 인한 병원의 손실을 보전하고 의료서비스의 질적 수준을 올리기 위해 도입한 '의료질평가지원금' 평가 지표는 37개에서 59개로 늘리고, 수가 규모도 연간 1천억 원에서 5천억 원으로 확대하기로 했다.
■ 제보하기
▷ 카카오톡 : 'KBS제보' 검색, 채널 추가
▷ 전화 : 02-781-1234, 4444
▷ 이메일 : kbs1234@kbs.co.kr
▷ 유튜브, 네이버, 카카오에서도 KBS뉴스를 구독해주세요!
- 10월부터 임신부 초음파 검사 7회 건강보험 적용
-
- 입력 2016-08-05 18:41:47
- 수정2016-08-05 19:03:24

매년 40만 명이 넘는 임신부의 초음파 검사에 건강보험이 적용돼 비용 부담이 절반으로 줄어든다.
적용 한도는 7회이고, 오는 10월부터 시행될 예정이다.
이와 함께 미숙아 치료와 4대 중증질환(암·심장·뇌혈관·희귀 난치 질환) 시술 초음파에도 건강보험 적용이 확대된다.
보건복지부는 오늘 건강보험정책의 최고 의결기구인 건강보험정책심의위원회(이하 건정심)를 열고, 이런 내용의 '초음파 분류체계 개편안 및 2016년도 급여확대 방안'을 의결했다고 밝혔다.
초음파 검사는 2014년 기준 비급여 진료비가 1조 3천800억 원(전체 비급여 의료비의 12.3%)에 이를 만큼 각종 진단과 치료에 흔히 사용되지만, 건강보험 적용이 제한적이어서 환자 부담이 컸다.
특히 임신부는 평균 10회가량 산전 초음파 검사를 받고 있지만, 검사 비용을 모두 본인이 부담해야 했다.
이런 문제를 해결하기 위해 복지부는 현재 43만 명 정도로 추산되는 임신부를 대상으로 산전 초음파 검사에 대해 7회까지 건강보험을 적용하기로 했다.
건강보험 급여 혜택을 받을 수 있는 산전 초음파는 임신 주 수별로 10주 이하 2회, 11~13주 1회, 16주 1회, 20주 1회, 20주 이후 2회로 한정된다.
다만 7회 이후 초음파 비용은 기존처럼 국민행복카드를 통해 제공되는 임신·출산 진료비 지원금(임신 1회당 50만 원, 다태아는 70만 원)을 사용할 수 있고, 임신부 건강에 위협이 되는 임신중독증이나 산모 출혈 같은 사안이 발생하면 횟수 제한 없이 건강보험을 적용받는다.
이에 따라 지금까지는 임신 기간 초음파 검사를 7회 받은 임신부가 약 41만(병·의원)~85만 원(종합병원 이상)을 내야 했다면, 10월부터는 그 절반 수준인 24만~41만 원만 내면 된다.
또 신생아 집중치료실에서 미숙아 치료를 위해 이용하는 초음파 검사에 대해서도 10월부터 건강보험이 적용된다.
이에 따라 앞으로 미숙아 발달을 정기적으로 점검할 때 사용하는 경천문 뇌 초음파 검사의 비용 부담은 현재 18만~25만 원에서 약 1만5천 원 수준으로 낮아진다.
복지부는 4대 중증질환자의 경우 진단 목적 초음파만 급여를 인정해 왔지만, 10월부터는 조직검사, 치료 시술 과정에서 사용되는 약 70종의 초음파 검사·시술에 대해서도 건강보험을 적용한다고 밝혔다.
복지부는 초음파 검사 보험 확대를 위해 연간 약 3천46억~3천252억 원의 건강보험 재정을 투입할 계획이고, 연간 최대 166만 명이 혜택을 받을 수 있을 것으로 기대하고 있다.
이번 건정심에서는 3대 비급여 제도 개선에 따라, 지난해에 이어 선택진료 의사 비율을 줄이기 위해 '선택진료비 축소개편방안'도 의결했다.
이에 따라 9월부터는 선택진료 의사 지정비율이 현재 67%에서 33%로 떨어져 총 선택진료 의사 수가 8천405명에서 4천523명으로 감소한다.
앞서 복지부는 선택진료비 부담을 낮추기 위해 선택진료 의사가 환자에게 추가로 받을 수 있는 비용을 진료항목별로 20~100%에서 15~50%로 낮췄고, 병원급 이상 의료기관의 선택진료 의사 지정비율도 병원별 80%에서 3분의 2 수준인 67%까지 내렸다.
복지부는 선택진료 의사 축소로 인한 병원의 손실을 보전하고 의료서비스의 질적 수준을 올리기 위해 도입한 '의료질평가지원금' 평가 지표는 37개에서 59개로 늘리고, 수가 규모도 연간 1천억 원에서 5천억 원으로 확대하기로 했다.
적용 한도는 7회이고, 오는 10월부터 시행될 예정이다.
이와 함께 미숙아 치료와 4대 중증질환(암·심장·뇌혈관·희귀 난치 질환) 시술 초음파에도 건강보험 적용이 확대된다.
보건복지부는 오늘 건강보험정책의 최고 의결기구인 건강보험정책심의위원회(이하 건정심)를 열고, 이런 내용의 '초음파 분류체계 개편안 및 2016년도 급여확대 방안'을 의결했다고 밝혔다.
초음파 검사는 2014년 기준 비급여 진료비가 1조 3천800억 원(전체 비급여 의료비의 12.3%)에 이를 만큼 각종 진단과 치료에 흔히 사용되지만, 건강보험 적용이 제한적이어서 환자 부담이 컸다.
특히 임신부는 평균 10회가량 산전 초음파 검사를 받고 있지만, 검사 비용을 모두 본인이 부담해야 했다.
이런 문제를 해결하기 위해 복지부는 현재 43만 명 정도로 추산되는 임신부를 대상으로 산전 초음파 검사에 대해 7회까지 건강보험을 적용하기로 했다.
건강보험 급여 혜택을 받을 수 있는 산전 초음파는 임신 주 수별로 10주 이하 2회, 11~13주 1회, 16주 1회, 20주 1회, 20주 이후 2회로 한정된다.
다만 7회 이후 초음파 비용은 기존처럼 국민행복카드를 통해 제공되는 임신·출산 진료비 지원금(임신 1회당 50만 원, 다태아는 70만 원)을 사용할 수 있고, 임신부 건강에 위협이 되는 임신중독증이나 산모 출혈 같은 사안이 발생하면 횟수 제한 없이 건강보험을 적용받는다.
이에 따라 지금까지는 임신 기간 초음파 검사를 7회 받은 임신부가 약 41만(병·의원)~85만 원(종합병원 이상)을 내야 했다면, 10월부터는 그 절반 수준인 24만~41만 원만 내면 된다.
또 신생아 집중치료실에서 미숙아 치료를 위해 이용하는 초음파 검사에 대해서도 10월부터 건강보험이 적용된다.
이에 따라 앞으로 미숙아 발달을 정기적으로 점검할 때 사용하는 경천문 뇌 초음파 검사의 비용 부담은 현재 18만~25만 원에서 약 1만5천 원 수준으로 낮아진다.
복지부는 4대 중증질환자의 경우 진단 목적 초음파만 급여를 인정해 왔지만, 10월부터는 조직검사, 치료 시술 과정에서 사용되는 약 70종의 초음파 검사·시술에 대해서도 건강보험을 적용한다고 밝혔다.
복지부는 초음파 검사 보험 확대를 위해 연간 약 3천46억~3천252억 원의 건강보험 재정을 투입할 계획이고, 연간 최대 166만 명이 혜택을 받을 수 있을 것으로 기대하고 있다.
이번 건정심에서는 3대 비급여 제도 개선에 따라, 지난해에 이어 선택진료 의사 비율을 줄이기 위해 '선택진료비 축소개편방안'도 의결했다.
이에 따라 9월부터는 선택진료 의사 지정비율이 현재 67%에서 33%로 떨어져 총 선택진료 의사 수가 8천405명에서 4천523명으로 감소한다.
앞서 복지부는 선택진료비 부담을 낮추기 위해 선택진료 의사가 환자에게 추가로 받을 수 있는 비용을 진료항목별로 20~100%에서 15~50%로 낮췄고, 병원급 이상 의료기관의 선택진료 의사 지정비율도 병원별 80%에서 3분의 2 수준인 67%까지 내렸다.
복지부는 선택진료 의사 축소로 인한 병원의 손실을 보전하고 의료서비스의 질적 수준을 올리기 위해 도입한 '의료질평가지원금' 평가 지표는 37개에서 59개로 늘리고, 수가 규모도 연간 1천억 원에서 5천억 원으로 확대하기로 했다.
-
-

정다원 기자 mom@kbs.co.kr
정다원 기자의 기사 모음
-
이 기사가 좋으셨다면
-
좋아요
0
-
응원해요
0
-
후속 원해요
0













![[단독] 우리은행 부당대출 47억 원, 기소 누락 뒤 추가 송치](/data/news/2025/07/02/20250702_RyG3im.jpg)

이 기사에 대한 의견을 남겨주세요.