[이슈&뉴스] 장수시대 ‘그림자’…암 진료비 年 4조
입력 2011.01.20 (22:18)
수정 2011.01.20 (22:39)
읽어주기 기능은 크롬기반의
브라우저에서만 사용하실 수 있습니다.
<앵커 멘트>
의료기술이 눈부시게 발전해도 암은 여전히 난치병이죠.
2009년 62만명이 암 치료를 받았는데, 진료비로만 3조 2천억원 넘게 들어갔습니다.
증가율대로 따져보니까 올해는 4조원에 육박할 거란 계산이 나옵니다.
건강보험 혜택을 받는다해도 환자와, 가족들에겐 하루하루가 ’고통’일텐데 먼저 김민철 기자가 만나봤습니다.
<리포트>
입원할 병실을 기다리는 환자들로 대형병원 응급실이 초만원입니다.
이 가운데는 중증 암환자들도 많습니다.
<녹취> 간암환자 : "(응급실에 며칠째 계시는 건가요? ) 사흘째인가..."
복도와 대기실, 심지어 바닥에까지 병상을 깔고 누웠습니다.
대부분 몇 년째 투병중인 환자들은 병실 구하기가 하늘의 별따기여도 서울의 대형병원만 찾습니다.
<녹취> 암 환자 : "(지역에도) 병원은 있는데, 나같이 중증 환자들은 가까운 병원에서 고치기는 어려워요. 서울 큰 병원에 가야해요."
암환자들에게 더 큰 걱정은 경제적 부담입니다.
아들 백혈병이 재발해 다시 입원시킨 강상태씨는 8년간 진료비만 2억 5천만원을 썼습니다.
<인터뷰> 강상태(암 환자 보호자) : "빚으로 빚으로 한 거죠. 2억5천 뿐만 아니고, 치료한 후에도 통원치료를 계속해야 되고..."
지방에서 서울의 병원으로 와 몇 달째 환자를 간호하는 가족들은 생업까지 포기할 판입니다
<인터뷰> 김쌍선(암 환자 보호자) : "한증막(사우나)에 가서 자고, 또 밥 사먹어야죠 이렇게 써서 1억이 들었습니다. 가정은 완전 파탄이 나는 거죠."
신체적 고통에 시달리는 암환자, 병수발에 지쳐가는 가족들, 이들은 또 진료비는 어떻게 감당할지 3중고를 견디며 병원을 전전하고 있습니다.
<질문>
병마와 싸우기도 힘든데 경제적 부담까지.
예상보다 고통이 더 크네요.
김민철 기자! 건강보험 재정에서 암진료비 대부분을 부담해도 돈이 많이 듭니까?
<답변>
일단은 그렇게 볼 수 있습니다.
이게 한 백혈병 환자의 진료비 청구서인데요, 50일간 진료에 건강보험이 3천여만원, 본인은 180여만원을 지불해서, 환자 부담이 상대적으로는 적습니다.
하지만, MRI검사비라든지 고가 약제비까지 거의 천만원 가까이를 환자가 냈습니다.
오늘 나온 건보공단 자료를 보면 암환자 1인당 급여비는 백혈병과 다발성골수종이 가장 많았습니다.
암진료를 가장 많이 받는 암은 남자는 위암, 대장암, 간암 순이구요.
여자의 경우엔 갑상샘암, 유방암, 위암 순입니다.
환자도 한해 10% 이상 늘고 진료비 규모도 워낙 크다보니까 병원들은 앞다퉈 ’암 센터’ 신설,증설 경쟁에 나서고 있습니다.
김나나 기자가 취재했습니다.
<리포트>
서울의 이 대형 종합병원은 3년 전 암센터를 지어 병상을 천 9백여 개로 늘렸습니다.
하지만 여전히 일부 암 수술은 석 달 넘게 기다려야 합니다.
때문에 암 병동의 추가 확장을 추진하고 있습니다.
<인터뷰>심영목(삼성서울병원 암센터장) : "환자 수가 계속 늘어나고 있어서 조만간 있을 병원 신축과 동시에 암 병동 확대를 추가로 계획하고 있습니다."
이 병원도 암센터 신축 공사중입니다.
예산만 수천억 원, 공사 기간도 3년이 넘지만 종합암센터 건립은 필수라는 판단에서입니다.
이렇게 현재 암센터를 신축중인 대형 병원만 전국적으로 열 곳에 이릅니다.
암 진단을 받은 환자가 처음 1년간 쓰는 진료비가 천 만원에 이르는 상황에서 병원들이 이렇게 암센터 증축에 나서는 건 당연하단 분석이 지배적입니다.
의학의 발달로 치료 기간도 늘어난데다 대부분의 암 환자들이 대형 병원으로 쏠리 는 현상도 병원들의 경쟁을 부추깁니다.
<인터뷰> 이진수(국립암센터 원장) : "암은 계속 늘어날 병이고 이제는 치료로 낳을 수 있는 개념의 변화가 일어나니까 각 병원의 증축이 일어나는 거죠."
일부에선 수도권에 편중된 대형병원들의 암환자 유치 경쟁과 대규모 투자가 암에 대한 과잉 진료를 부추길 수 있다는 우려도 제기하고 있습니다.
<앵커 멘트>
네,이 조그만 병이 바로 항암치료젠데 손가락 두마디 만한 한 병이 15만원입니다.
한번에 열개씩 섞어서 투약한다니 부담입니다.
이렇게 비싼 암 치료에 건강보험을 적용해야 하느냐.
합의점을 찾기도 어렵습니다.
이충헌 의학 전문 기자가 이문제를 짚어봤습니다.
<리포트>
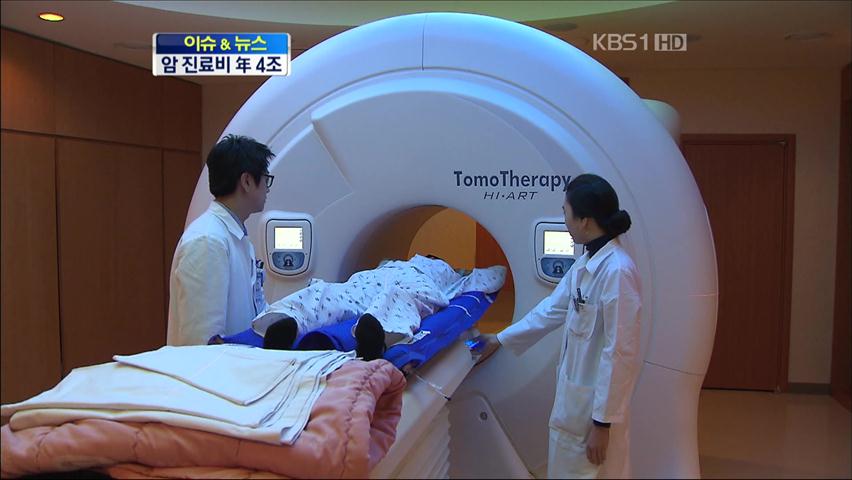
암이 있는 부위에만 정확하게 방사선을 쪼여 암을 치료하는 최신 방사선 치료기입니다.
방사선 부작용이 거의 없어 여러군데 전이된 암을 한꺼번에 잡을 수 있습니다.
하지만, 건강보험이 적용되지 않아 치료비가 3천만 원이나 됩니다.
<인터뷰> 박경숙(최신 방사선 치료) : "너무 힘들죠. 친척들에게 돈을 빌려야 하고 그런 부분이."
실시간 위치추적 시스템이 있어 몸안의 암 세포만 제거할 수 있는 최신형 선형 가속기입니다.
이 방사선 치료기 역시 한번 치료에 150만원이나 듭니다.
암세포에만 선택적으로 작용해 치료효과를 높이고 부작용을 줄인 최신 항암제입니다.
부작용이 거의 없는 이 항암제 신약은 1년 치료비가 많게는 2천만원이 넘습니다.
최신 암 치료기와 항암제 덕분에 암 치료는 예전 보다 한결 수월해졌지만 환자들의 경제적 부담은 커지고 있습니다.
<인터뷰> 허대석(서울대병원 종양내과) : "모든게 필수적이라고 말할 수는 없고 일반 재화로 치면 선택적인 사양의 치료나 의료기술의 측면이 많습니다."
고가의 신약과 의료기술이 몰려오는 상황에서 건강보험으로 충당할 암 치료 범위를 어디까지 할 것인지, 사회적 합의가 시급한 과제로 대두되고 있습니다.
KBS 뉴스 이충헌입니다.
<쌍방향 예고>
전세난때문에 서민 고통이 커지고 있습니다.
정부가 뒤는게 내놓은 대책도 효과가 있을지 미지수인데요.
내일 이슈앤뉴스에서 짚어봅니다.
KBS 홈페이지와 트위터에서 여러분의 의견을 기다리겠습니다.
의료기술이 눈부시게 발전해도 암은 여전히 난치병이죠.
2009년 62만명이 암 치료를 받았는데, 진료비로만 3조 2천억원 넘게 들어갔습니다.
증가율대로 따져보니까 올해는 4조원에 육박할 거란 계산이 나옵니다.
건강보험 혜택을 받는다해도 환자와, 가족들에겐 하루하루가 ’고통’일텐데 먼저 김민철 기자가 만나봤습니다.
<리포트>
입원할 병실을 기다리는 환자들로 대형병원 응급실이 초만원입니다.
이 가운데는 중증 암환자들도 많습니다.
<녹취> 간암환자 : "(응급실에 며칠째 계시는 건가요? ) 사흘째인가..."
복도와 대기실, 심지어 바닥에까지 병상을 깔고 누웠습니다.
대부분 몇 년째 투병중인 환자들은 병실 구하기가 하늘의 별따기여도 서울의 대형병원만 찾습니다.
<녹취> 암 환자 : "(지역에도) 병원은 있는데, 나같이 중증 환자들은 가까운 병원에서 고치기는 어려워요. 서울 큰 병원에 가야해요."
암환자들에게 더 큰 걱정은 경제적 부담입니다.
아들 백혈병이 재발해 다시 입원시킨 강상태씨는 8년간 진료비만 2억 5천만원을 썼습니다.
<인터뷰> 강상태(암 환자 보호자) : "빚으로 빚으로 한 거죠. 2억5천 뿐만 아니고, 치료한 후에도 통원치료를 계속해야 되고..."
지방에서 서울의 병원으로 와 몇 달째 환자를 간호하는 가족들은 생업까지 포기할 판입니다
<인터뷰> 김쌍선(암 환자 보호자) : "한증막(사우나)에 가서 자고, 또 밥 사먹어야죠 이렇게 써서 1억이 들었습니다. 가정은 완전 파탄이 나는 거죠."
신체적 고통에 시달리는 암환자, 병수발에 지쳐가는 가족들, 이들은 또 진료비는 어떻게 감당할지 3중고를 견디며 병원을 전전하고 있습니다.
<질문>
병마와 싸우기도 힘든데 경제적 부담까지.
예상보다 고통이 더 크네요.
김민철 기자! 건강보험 재정에서 암진료비 대부분을 부담해도 돈이 많이 듭니까?
<답변>
일단은 그렇게 볼 수 있습니다.
이게 한 백혈병 환자의 진료비 청구서인데요, 50일간 진료에 건강보험이 3천여만원, 본인은 180여만원을 지불해서, 환자 부담이 상대적으로는 적습니다.
하지만, MRI검사비라든지 고가 약제비까지 거의 천만원 가까이를 환자가 냈습니다.
오늘 나온 건보공단 자료를 보면 암환자 1인당 급여비는 백혈병과 다발성골수종이 가장 많았습니다.
암진료를 가장 많이 받는 암은 남자는 위암, 대장암, 간암 순이구요.
여자의 경우엔 갑상샘암, 유방암, 위암 순입니다.
환자도 한해 10% 이상 늘고 진료비 규모도 워낙 크다보니까 병원들은 앞다퉈 ’암 센터’ 신설,증설 경쟁에 나서고 있습니다.
김나나 기자가 취재했습니다.
<리포트>
서울의 이 대형 종합병원은 3년 전 암센터를 지어 병상을 천 9백여 개로 늘렸습니다.
하지만 여전히 일부 암 수술은 석 달 넘게 기다려야 합니다.
때문에 암 병동의 추가 확장을 추진하고 있습니다.
<인터뷰>심영목(삼성서울병원 암센터장) : "환자 수가 계속 늘어나고 있어서 조만간 있을 병원 신축과 동시에 암 병동 확대를 추가로 계획하고 있습니다."
이 병원도 암센터 신축 공사중입니다.
예산만 수천억 원, 공사 기간도 3년이 넘지만 종합암센터 건립은 필수라는 판단에서입니다.
이렇게 현재 암센터를 신축중인 대형 병원만 전국적으로 열 곳에 이릅니다.
암 진단을 받은 환자가 처음 1년간 쓰는 진료비가 천 만원에 이르는 상황에서 병원들이 이렇게 암센터 증축에 나서는 건 당연하단 분석이 지배적입니다.
의학의 발달로 치료 기간도 늘어난데다 대부분의 암 환자들이 대형 병원으로 쏠리 는 현상도 병원들의 경쟁을 부추깁니다.
<인터뷰> 이진수(국립암센터 원장) : "암은 계속 늘어날 병이고 이제는 치료로 낳을 수 있는 개념의 변화가 일어나니까 각 병원의 증축이 일어나는 거죠."
일부에선 수도권에 편중된 대형병원들의 암환자 유치 경쟁과 대규모 투자가 암에 대한 과잉 진료를 부추길 수 있다는 우려도 제기하고 있습니다.
<앵커 멘트>
네,이 조그만 병이 바로 항암치료젠데 손가락 두마디 만한 한 병이 15만원입니다.
한번에 열개씩 섞어서 투약한다니 부담입니다.
이렇게 비싼 암 치료에 건강보험을 적용해야 하느냐.
합의점을 찾기도 어렵습니다.
이충헌 의학 전문 기자가 이문제를 짚어봤습니다.
<리포트>
암이 있는 부위에만 정확하게 방사선을 쪼여 암을 치료하는 최신 방사선 치료기입니다.
방사선 부작용이 거의 없어 여러군데 전이된 암을 한꺼번에 잡을 수 있습니다.
하지만, 건강보험이 적용되지 않아 치료비가 3천만 원이나 됩니다.
<인터뷰> 박경숙(최신 방사선 치료) : "너무 힘들죠. 친척들에게 돈을 빌려야 하고 그런 부분이."
실시간 위치추적 시스템이 있어 몸안의 암 세포만 제거할 수 있는 최신형 선형 가속기입니다.
이 방사선 치료기 역시 한번 치료에 150만원이나 듭니다.
암세포에만 선택적으로 작용해 치료효과를 높이고 부작용을 줄인 최신 항암제입니다.
부작용이 거의 없는 이 항암제 신약은 1년 치료비가 많게는 2천만원이 넘습니다.
최신 암 치료기와 항암제 덕분에 암 치료는 예전 보다 한결 수월해졌지만 환자들의 경제적 부담은 커지고 있습니다.
<인터뷰> 허대석(서울대병원 종양내과) : "모든게 필수적이라고 말할 수는 없고 일반 재화로 치면 선택적인 사양의 치료나 의료기술의 측면이 많습니다."
고가의 신약과 의료기술이 몰려오는 상황에서 건강보험으로 충당할 암 치료 범위를 어디까지 할 것인지, 사회적 합의가 시급한 과제로 대두되고 있습니다.
KBS 뉴스 이충헌입니다.
<쌍방향 예고>
전세난때문에 서민 고통이 커지고 있습니다.
정부가 뒤는게 내놓은 대책도 효과가 있을지 미지수인데요.
내일 이슈앤뉴스에서 짚어봅니다.
KBS 홈페이지와 트위터에서 여러분의 의견을 기다리겠습니다.
■ 제보하기
▷ 카카오톡 : 'KBS제보' 검색, 채널 추가
▷ 전화 : 02-781-1234, 4444
▷ 이메일 : kbs1234@kbs.co.kr
▷ 유튜브, 네이버, 카카오에서도 KBS뉴스를 구독해주세요!
- [이슈&뉴스] 장수시대 ‘그림자’…암 진료비 年 4조
-
- 입력 2011-01-20 22:18:22
- 수정2011-01-20 22:39:55
<앵커 멘트>
의료기술이 눈부시게 발전해도 암은 여전히 난치병이죠.
2009년 62만명이 암 치료를 받았는데, 진료비로만 3조 2천억원 넘게 들어갔습니다.
증가율대로 따져보니까 올해는 4조원에 육박할 거란 계산이 나옵니다.
건강보험 혜택을 받는다해도 환자와, 가족들에겐 하루하루가 ’고통’일텐데 먼저 김민철 기자가 만나봤습니다.
<리포트>
입원할 병실을 기다리는 환자들로 대형병원 응급실이 초만원입니다.
이 가운데는 중증 암환자들도 많습니다.
<녹취> 간암환자 : "(응급실에 며칠째 계시는 건가요? ) 사흘째인가..."
복도와 대기실, 심지어 바닥에까지 병상을 깔고 누웠습니다.
대부분 몇 년째 투병중인 환자들은 병실 구하기가 하늘의 별따기여도 서울의 대형병원만 찾습니다.
<녹취> 암 환자 : "(지역에도) 병원은 있는데, 나같이 중증 환자들은 가까운 병원에서 고치기는 어려워요. 서울 큰 병원에 가야해요."
암환자들에게 더 큰 걱정은 경제적 부담입니다.
아들 백혈병이 재발해 다시 입원시킨 강상태씨는 8년간 진료비만 2억 5천만원을 썼습니다.
<인터뷰> 강상태(암 환자 보호자) : "빚으로 빚으로 한 거죠. 2억5천 뿐만 아니고, 치료한 후에도 통원치료를 계속해야 되고..."
지방에서 서울의 병원으로 와 몇 달째 환자를 간호하는 가족들은 생업까지 포기할 판입니다
<인터뷰> 김쌍선(암 환자 보호자) : "한증막(사우나)에 가서 자고, 또 밥 사먹어야죠 이렇게 써서 1억이 들었습니다. 가정은 완전 파탄이 나는 거죠."
신체적 고통에 시달리는 암환자, 병수발에 지쳐가는 가족들, 이들은 또 진료비는 어떻게 감당할지 3중고를 견디며 병원을 전전하고 있습니다.
<질문>
병마와 싸우기도 힘든데 경제적 부담까지.
예상보다 고통이 더 크네요.
김민철 기자! 건강보험 재정에서 암진료비 대부분을 부담해도 돈이 많이 듭니까?
<답변>
일단은 그렇게 볼 수 있습니다.
이게 한 백혈병 환자의 진료비 청구서인데요, 50일간 진료에 건강보험이 3천여만원, 본인은 180여만원을 지불해서, 환자 부담이 상대적으로는 적습니다.
하지만, MRI검사비라든지 고가 약제비까지 거의 천만원 가까이를 환자가 냈습니다.
오늘 나온 건보공단 자료를 보면 암환자 1인당 급여비는 백혈병과 다발성골수종이 가장 많았습니다.
암진료를 가장 많이 받는 암은 남자는 위암, 대장암, 간암 순이구요.
여자의 경우엔 갑상샘암, 유방암, 위암 순입니다.
환자도 한해 10% 이상 늘고 진료비 규모도 워낙 크다보니까 병원들은 앞다퉈 ’암 센터’ 신설,증설 경쟁에 나서고 있습니다.
김나나 기자가 취재했습니다.
<리포트>
서울의 이 대형 종합병원은 3년 전 암센터를 지어 병상을 천 9백여 개로 늘렸습니다.
하지만 여전히 일부 암 수술은 석 달 넘게 기다려야 합니다.
때문에 암 병동의 추가 확장을 추진하고 있습니다.
<인터뷰>심영목(삼성서울병원 암센터장) : "환자 수가 계속 늘어나고 있어서 조만간 있을 병원 신축과 동시에 암 병동 확대를 추가로 계획하고 있습니다."
이 병원도 암센터 신축 공사중입니다.
예산만 수천억 원, 공사 기간도 3년이 넘지만 종합암센터 건립은 필수라는 판단에서입니다.
이렇게 현재 암센터를 신축중인 대형 병원만 전국적으로 열 곳에 이릅니다.
암 진단을 받은 환자가 처음 1년간 쓰는 진료비가 천 만원에 이르는 상황에서 병원들이 이렇게 암센터 증축에 나서는 건 당연하단 분석이 지배적입니다.
의학의 발달로 치료 기간도 늘어난데다 대부분의 암 환자들이 대형 병원으로 쏠리 는 현상도 병원들의 경쟁을 부추깁니다.
<인터뷰> 이진수(국립암센터 원장) : "암은 계속 늘어날 병이고 이제는 치료로 낳을 수 있는 개념의 변화가 일어나니까 각 병원의 증축이 일어나는 거죠."
일부에선 수도권에 편중된 대형병원들의 암환자 유치 경쟁과 대규모 투자가 암에 대한 과잉 진료를 부추길 수 있다는 우려도 제기하고 있습니다.
<앵커 멘트>
네,이 조그만 병이 바로 항암치료젠데 손가락 두마디 만한 한 병이 15만원입니다.
한번에 열개씩 섞어서 투약한다니 부담입니다.
이렇게 비싼 암 치료에 건강보험을 적용해야 하느냐.
합의점을 찾기도 어렵습니다.
이충헌 의학 전문 기자가 이문제를 짚어봤습니다.
<리포트>
암이 있는 부위에만 정확하게 방사선을 쪼여 암을 치료하는 최신 방사선 치료기입니다.
방사선 부작용이 거의 없어 여러군데 전이된 암을 한꺼번에 잡을 수 있습니다.
하지만, 건강보험이 적용되지 않아 치료비가 3천만 원이나 됩니다.
<인터뷰> 박경숙(최신 방사선 치료) : "너무 힘들죠. 친척들에게 돈을 빌려야 하고 그런 부분이."
실시간 위치추적 시스템이 있어 몸안의 암 세포만 제거할 수 있는 최신형 선형 가속기입니다.
이 방사선 치료기 역시 한번 치료에 150만원이나 듭니다.
암세포에만 선택적으로 작용해 치료효과를 높이고 부작용을 줄인 최신 항암제입니다.
부작용이 거의 없는 이 항암제 신약은 1년 치료비가 많게는 2천만원이 넘습니다.
최신 암 치료기와 항암제 덕분에 암 치료는 예전 보다 한결 수월해졌지만 환자들의 경제적 부담은 커지고 있습니다.
<인터뷰> 허대석(서울대병원 종양내과) : "모든게 필수적이라고 말할 수는 없고 일반 재화로 치면 선택적인 사양의 치료나 의료기술의 측면이 많습니다."
고가의 신약과 의료기술이 몰려오는 상황에서 건강보험으로 충당할 암 치료 범위를 어디까지 할 것인지, 사회적 합의가 시급한 과제로 대두되고 있습니다.
KBS 뉴스 이충헌입니다.
<쌍방향 예고>
전세난때문에 서민 고통이 커지고 있습니다.
정부가 뒤는게 내놓은 대책도 효과가 있을지 미지수인데요.
내일 이슈앤뉴스에서 짚어봅니다.
KBS 홈페이지와 트위터에서 여러분의 의견을 기다리겠습니다.
의료기술이 눈부시게 발전해도 암은 여전히 난치병이죠.
2009년 62만명이 암 치료를 받았는데, 진료비로만 3조 2천억원 넘게 들어갔습니다.
증가율대로 따져보니까 올해는 4조원에 육박할 거란 계산이 나옵니다.
건강보험 혜택을 받는다해도 환자와, 가족들에겐 하루하루가 ’고통’일텐데 먼저 김민철 기자가 만나봤습니다.
<리포트>
입원할 병실을 기다리는 환자들로 대형병원 응급실이 초만원입니다.
이 가운데는 중증 암환자들도 많습니다.
<녹취> 간암환자 : "(응급실에 며칠째 계시는 건가요? ) 사흘째인가..."
복도와 대기실, 심지어 바닥에까지 병상을 깔고 누웠습니다.
대부분 몇 년째 투병중인 환자들은 병실 구하기가 하늘의 별따기여도 서울의 대형병원만 찾습니다.
<녹취> 암 환자 : "(지역에도) 병원은 있는데, 나같이 중증 환자들은 가까운 병원에서 고치기는 어려워요. 서울 큰 병원에 가야해요."
암환자들에게 더 큰 걱정은 경제적 부담입니다.
아들 백혈병이 재발해 다시 입원시킨 강상태씨는 8년간 진료비만 2억 5천만원을 썼습니다.
<인터뷰> 강상태(암 환자 보호자) : "빚으로 빚으로 한 거죠. 2억5천 뿐만 아니고, 치료한 후에도 통원치료를 계속해야 되고..."
지방에서 서울의 병원으로 와 몇 달째 환자를 간호하는 가족들은 생업까지 포기할 판입니다
<인터뷰> 김쌍선(암 환자 보호자) : "한증막(사우나)에 가서 자고, 또 밥 사먹어야죠 이렇게 써서 1억이 들었습니다. 가정은 완전 파탄이 나는 거죠."
신체적 고통에 시달리는 암환자, 병수발에 지쳐가는 가족들, 이들은 또 진료비는 어떻게 감당할지 3중고를 견디며 병원을 전전하고 있습니다.
<질문>
병마와 싸우기도 힘든데 경제적 부담까지.
예상보다 고통이 더 크네요.
김민철 기자! 건강보험 재정에서 암진료비 대부분을 부담해도 돈이 많이 듭니까?
<답변>
일단은 그렇게 볼 수 있습니다.
이게 한 백혈병 환자의 진료비 청구서인데요, 50일간 진료에 건강보험이 3천여만원, 본인은 180여만원을 지불해서, 환자 부담이 상대적으로는 적습니다.
하지만, MRI검사비라든지 고가 약제비까지 거의 천만원 가까이를 환자가 냈습니다.
오늘 나온 건보공단 자료를 보면 암환자 1인당 급여비는 백혈병과 다발성골수종이 가장 많았습니다.
암진료를 가장 많이 받는 암은 남자는 위암, 대장암, 간암 순이구요.
여자의 경우엔 갑상샘암, 유방암, 위암 순입니다.
환자도 한해 10% 이상 늘고 진료비 규모도 워낙 크다보니까 병원들은 앞다퉈 ’암 센터’ 신설,증설 경쟁에 나서고 있습니다.
김나나 기자가 취재했습니다.
<리포트>
서울의 이 대형 종합병원은 3년 전 암센터를 지어 병상을 천 9백여 개로 늘렸습니다.
하지만 여전히 일부 암 수술은 석 달 넘게 기다려야 합니다.
때문에 암 병동의 추가 확장을 추진하고 있습니다.
<인터뷰>심영목(삼성서울병원 암센터장) : "환자 수가 계속 늘어나고 있어서 조만간 있을 병원 신축과 동시에 암 병동 확대를 추가로 계획하고 있습니다."
이 병원도 암센터 신축 공사중입니다.
예산만 수천억 원, 공사 기간도 3년이 넘지만 종합암센터 건립은 필수라는 판단에서입니다.
이렇게 현재 암센터를 신축중인 대형 병원만 전국적으로 열 곳에 이릅니다.
암 진단을 받은 환자가 처음 1년간 쓰는 진료비가 천 만원에 이르는 상황에서 병원들이 이렇게 암센터 증축에 나서는 건 당연하단 분석이 지배적입니다.
의학의 발달로 치료 기간도 늘어난데다 대부분의 암 환자들이 대형 병원으로 쏠리 는 현상도 병원들의 경쟁을 부추깁니다.
<인터뷰> 이진수(국립암센터 원장) : "암은 계속 늘어날 병이고 이제는 치료로 낳을 수 있는 개념의 변화가 일어나니까 각 병원의 증축이 일어나는 거죠."
일부에선 수도권에 편중된 대형병원들의 암환자 유치 경쟁과 대규모 투자가 암에 대한 과잉 진료를 부추길 수 있다는 우려도 제기하고 있습니다.
<앵커 멘트>
네,이 조그만 병이 바로 항암치료젠데 손가락 두마디 만한 한 병이 15만원입니다.
한번에 열개씩 섞어서 투약한다니 부담입니다.
이렇게 비싼 암 치료에 건강보험을 적용해야 하느냐.
합의점을 찾기도 어렵습니다.
이충헌 의학 전문 기자가 이문제를 짚어봤습니다.
<리포트>
암이 있는 부위에만 정확하게 방사선을 쪼여 암을 치료하는 최신 방사선 치료기입니다.
방사선 부작용이 거의 없어 여러군데 전이된 암을 한꺼번에 잡을 수 있습니다.
하지만, 건강보험이 적용되지 않아 치료비가 3천만 원이나 됩니다.
<인터뷰> 박경숙(최신 방사선 치료) : "너무 힘들죠. 친척들에게 돈을 빌려야 하고 그런 부분이."
실시간 위치추적 시스템이 있어 몸안의 암 세포만 제거할 수 있는 최신형 선형 가속기입니다.
이 방사선 치료기 역시 한번 치료에 150만원이나 듭니다.
암세포에만 선택적으로 작용해 치료효과를 높이고 부작용을 줄인 최신 항암제입니다.
부작용이 거의 없는 이 항암제 신약은 1년 치료비가 많게는 2천만원이 넘습니다.
최신 암 치료기와 항암제 덕분에 암 치료는 예전 보다 한결 수월해졌지만 환자들의 경제적 부담은 커지고 있습니다.
<인터뷰> 허대석(서울대병원 종양내과) : "모든게 필수적이라고 말할 수는 없고 일반 재화로 치면 선택적인 사양의 치료나 의료기술의 측면이 많습니다."
고가의 신약과 의료기술이 몰려오는 상황에서 건강보험으로 충당할 암 치료 범위를 어디까지 할 것인지, 사회적 합의가 시급한 과제로 대두되고 있습니다.
KBS 뉴스 이충헌입니다.
<쌍방향 예고>
전세난때문에 서민 고통이 커지고 있습니다.
정부가 뒤는게 내놓은 대책도 효과가 있을지 미지수인데요.
내일 이슈앤뉴스에서 짚어봅니다.
KBS 홈페이지와 트위터에서 여러분의 의견을 기다리겠습니다.
-
-

김민철 기자 kmc@kbs.co.kr
김민철 기자의 기사 모음
-
이 기사가 좋으셨다면
-
좋아요
0
-
응원해요
0
-
후속 원해요
0

















이 기사에 대한 의견을 남겨주세요.